Białka w kształcie litery Y zwane przeciwciałami są niezbędne do atakowania i niszczenia wirusa. Obrazy Dr_Microbe/Getty
Kiedy U prezydenta Trumpa zdiagnozowano COVID-19, jedna z najnowocześniejszych terapii eksperymentalnych otrzymał mieszaninę przeciwciał monoklonalnych. Ale teraz szczepionka wkrótce będzie dostępny. Czy więc inne terapie są potrzebne lub wartościowe? A czym dokładnie jest przeciwciało monoklonalne?
W ciągu ostatnich kilku miesięcy opinia publiczna dowiedziała się o wiele zabiegów wykorzystywane do zwalczania COVID-19. Przeciwwirusowy jak remdezywir hamuje replikację wirusa w ludzkich komórkach. Plazma rekonwalescencyjna z krwi dawców, którzy wyzdrowieli z COVID-19, mogą zawierać przeciwciała, które tłumią wirusa i stan zapalny. Sterydy, takie jak deksametazon może modyfikować i zmniejszać niebezpieczne zapalne uszkodzenia płuc, spowalniając w ten sposób niewydolność oddechową.
FDA wydała zezwolenie na użycie awaryjne dla Przeciwciało monoklonalne Eli Lilly, zwane bamlanivimab, Regeneron czekał na zielone światło FDA za leczenie przeciwciałami. Przeciwciała monoklonalne są szczególnie obiecujące w terapii, ponieważ mogą neutralizować wirusa SARS-CoV-2, który powoduje COVID-19, i blokować jego zdolność do infekowania komórki. Może to być interwencja ratująca życie u osób, które nie są w stanie uzyskać silnej naturalnej odpowiedzi immunologicznej na wirusa – osób powyżej 65 roku życia lub z istniejącymi schorzeniami, które czynią je bardziej podatnymi.
pracowałem w laboratoria zdrowia publicznego i medyczne od dziesięcioleci specjalizuje się w badaniu wirusów i innych drobnoustrojów. Nawet gdy dostępna będzie szczepionka na COVID-19, widzę rolę terapii przeciwciałami monoklonalnymi w opanowaniu pandemii.
Dlaczego powinno nas to obchodzić?
Aż do duży odsetek populacji ma odporność na chorobę zakaźną – czy to poprzez szczepionkę, czy niekontrolowane rozprzestrzenianie się w społeczności – świat musi polegać na innej broni w naszej wojnie przeciwko pandemii COVID-19.

Odporność stada powstaje, gdy większość populacji uzyskuje odporność na wirusa poprzez szczepienie lub infekcję. Kiedy tak się dzieje, osoby wrażliwe, które nie mogą się zaszczepić, są chronione przez „stado”. smodj/iStock/Getty Images Plus
Wraz z wcześniej wymienionymi terapiami przeciwciała monoklonalne mogą zaoferować nam kolejne narzędzie do neutralizacji wirusa po wywołaniu infekcji.
Te sztuczne przeciwciała oferują światu możliwość immunoterapii podobnej do stosowania plazma rekonwalescencyjna ale z bardziej ukierunkowanym i dokładnym działaniem. Chociaż szczepionka ostatecznie pomoże chronić społeczeństwo, szczepienie nie będzie wydarzeniem natychmiastowym, dostarczając szczepionki 100% populacji. Nie wiemy też, na ile to będzie skuteczne.
Wpływ szczepionki również nie jest natychmiastowy. Wygenerowanie silnej odpowiedzi przeciwciał zajmuje kilka tygodni. W międzyczasie przeciwciała monoklonalne mogą pomóc w usuwaniu wirusa, który namnaża się w organizmie.
Przeciwciało 101
Przeciwciało jest białkiem w kształcie litery Y naturalnie wytwarzanym przez układ odpornościowy naszego organizmu, aby celować w coś, co jest obce lub nie jest częścią ciebie. Te ciała obce nazywane są antygenami i można je znaleźć na alergenach, bakteriach i wirusach, a także na innych rzeczach, takich jak toksyny lub przeszczepiony narząd.
Leczenie przeciwciałem monoklonalnym naśladuje naturalną odpowiedź immunologiczną organizmu i celuje w obce czynniki, takie jak wirus, który zaraża lub szkodzi ludziom. Istnieją również przeciwciała monoklonalne, które mają firmy farmaceutyczne zaprojektowany, aby celować w komórki rakowe. Przeciwciała monoklonalne to jeden z najsilniejszych rodzajów leków. W 2019 roku siedem z 10 najlepiej sprzedających się leków były przeciwciałami monoklonalnymi.
Dla prezydenta Trumpa eksperymentalne leczenie wykonane przez firmę farmaceutyczną Regeneron zawierał dwa przeciwciała.
Zazwyczaj białko wypustek koronawirusa idealnie pasuje do receptora ACE2 na komórkach ludzkich, białka powszechnego w komórkach płuc i innych narządach. Kiedy to nastąpi, wirus jest w stanie infekować komórki i namnażać się w nich. Ale przeciwciała monoklonalne mogą spowolnić lub zatrzymać infekcję przez przyłączanie się do wirusowego białka kolca, zanim dotrze do receptora ACE2. Jeśli tak się stanie, wirus staje się nieszkodliwy, ponieważ nie może już przedostać się do naszych komórek i rozmnażać się.
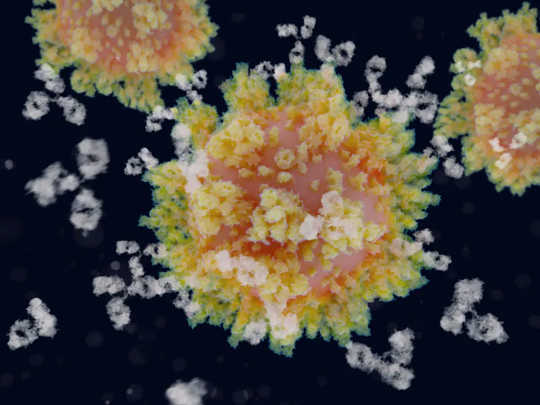
Kiedy przeciwciała (białe) wiążą się z białkami kolczastymi pokrywającymi powierzchnię wirusa, SARS-CoV-2 nie może już infekować ludzkich komórek. JUAN GAERTNER / NAUKA BIBLIOTEKA ZDJĘĆ / Getty Images
Jak powstają przeciwciała monoklonalne?
Przeciwciała monoklonalne neutralizujące koronawirusa są skomplikowane w produkcji i produkcji. Muszą być wykonane w komórkach pobranych z jajnika chomika i hodowane w gigantycznych stalowych kadziach. Przeciwciała wytwarzane przez te komórki muszą następnie zostać wyekstrahowane i oczyszczone. Niestety te przeciwciała monoklonalne, które od lat są stosowane w innych chorobach, są często dość drogie.
Dwa przeciwciała Regenerona są wymierzone w białko wypustek SARS-CoV-2 – wypustki na powierzchni wirusa, które nadają mu wygląd podobny do korony i mają kluczowe znaczenie dla infekowania komórek ludzkich.
Jedno z dwóch przeciwciał Regenerona jest repliką lub klonem przeciwciała pobranego od osoby, która wyzdrowiała z COVID-19. Drugie przeciwciało zidentyfikowano u myszy, która została biologicznie zmodyfikowana, aby mieć ludzki układ odpornościowy. Kiedy tej myszy wstrzyknięto białko wypustek, jej ludzki układ odpornościowy wytworzył przeciwko niemu przeciwciała. Następnie zebrano jedno z najskuteczniejszych mysich przeciwciał i wykorzystano je jako część tej terapii.
Terapia przeciwciałem monoklonalnym Eli Lilly, bamlanivimab, został zidentyfikowany na podstawie próbki krwi pobranej od jednego z pierwszych pacjentów w USA, którzy wyzdrowieli z COVID-19.
Obie firmy wdrożyły produkcję na dużą skalę z solidnymi, globalnymi łańcuchami dostaw do produkcji przeciwciał monoklonalnych, z wieloma globalnymi zakładami produkcyjnymi, aby zwiększyć podaż. Eli Lilly ma otrzymał aprobatę FDA, Regeneron wciąż czeka na zatwierdzenie. Niestety, na wczesnym etapie zatwierdzania prawdopodobnie wystąpi niedobór przeciwciał.
Przeciwciała monoklonalne plus szczepionka
Przeciwciała monoklonalne będą w stanie uzupełniać szczepionki, oferując szybką ochronę przed infekcją. Po podaniu osobnikowi przeciwciała monoklonalne zapewniają natychmiastową ochronę przez tygodnie lub miesiące. Szczepionki potrzebują więcej czasu, aby zapewnić ochronę, ponieważ muszą rzucić wyzwanie układowi odpornościowemu. Ale zaletą szczepionki jest to, że zwykle zapewniają długotrwałą ochronę.
Produkty firmy Regeneron i Eli Lilly są dostarczane we wstrzyknięciu dożylnym, po czym pacjent musi być monitorowany przez pracowników służby zdrowia. Ponieważ zapewniają natychmiastową ochronę, konsekwencje leczenia lub zapewnienia ochrony populacji wysokiego ryzyka są ogromne.
Leki te mogą potencjalnie leczyć zarażonych pacjentów lub zapobiegać zakażeniu podstawowej opieki zdrowotnej i pracowników służby zdrowia na pierwszej linii frontu tej pandemii. Przeciwciała monoklonalne mogą być również przydatne dla osób starszych, małych dzieci i osób z obniżoną odpornością, dla których szczepionki nie działają lub mogą być niebezpieczne.
O autorze
Rodney E. Rohde, profesor laboratoryjnej nauki klinicznej, Texas State University
Artykuł został opublikowany ponownie Konwersacje na licencji Creative Commons. Przeczytać oryginalny artykuł.
książki_nauka






















