CC przez Domena publiczna, Wikimedia. Elaine i Arthur Shapiro/Wikimedia Commons
Platona lekarstwo na bóle głowy zaangażowany:
pewien liść, ale ze środkiem zaradczym był urok; a jeśli ktoś wypowiedział zaklęcie w momencie jego zastosowania, lekarstwo czyniło go doskonale; ale bez uroku liść nie był skuteczny.
Nazwalibyśmy teraz „urok” Platona placebo. Placebo istnieją od tysięcy lat i są najczęściej badanymi metodami leczenia w historii medycyny. Za każdym razem, gdy lekarz mówi Ci, że lek, który bierzesz, okazał się działać, oznacza to, że nie działa okazał się działać lepiej niż placebo. Każdy dolar podatkowy lub ubezpieczeniowy, który jest przeznaczony na leczenie, które „udowodniono” działa, okazuje się, że działa, ponieważ jest (podobno) lepszy niż placebo.
Pomimo ich znaczenia, lekarzom nie wolno używać placebo do pomocy pacjentom (przynajmniej oficjalnie) i trwają debaty na temat tego, czy nadal potrzebujemy ich w badaniach klinicznych. Jednak nauka o placebo rozwinęła się do punktu, w którym nasze poglądy powinny – ale nie zmieniły – zmienić naszych uprzedzeń wobec placebo w praktyce i uprzywilejowanej pozycji grupy kontrolnej placebo w badaniach klinicznych. .
W tej krótkiej wycieczce po historii placebo pokażę, jakie poczyniono postępy i zasugeruję, dokąd może dojść wiedza o placebo w najbliższej przyszłości.
Od przyjemnych modlitw po przyjemne zabiegi
Słowo „placebo”, używane w medycynie, zostało wprowadzone do przekładu Biblii na łacinę dokonanego w IV wieku przez św. Hieronima. Werset 9 Psalmu 114 stał się: placebo Domino w regionie vivorum. „Placebo” oznacza „podoba mi się”, a werset brzmiał wtedy: „Podoba mi się Panu w ziemi żyjących”.
Historycy zwracają uwagę, że jego przekład nie jest do końca poprawny. Transliteracja hebrajska to: iset'halekh liphnay Adonai b'artzot hakhayim, co oznacza: „Będę chodził przed Panem w ziemi żyjących”. Myślę, że historycy robią wiele hałasu o niewiele: dlaczego Pan miałby chcieć chodzić z kimś, kto nie jest przyjemny? Mimo to argumenty o tym, jakie placebo placebo „naprawdę” są kontynuowane.
W tamtym czasie, a nawet dzisiaj, rodzina pogrążona w żałobie wydała ucztę dla tych, którzy wzięli udział w pogrzebie. Ze względu na darmową ucztę na pogrzeb przybyli dalsi krewni i – to ważne – ludzie podający się za krewnych przybyli na pogrzeb śpiewając „placebo”, tylko po to, by zdobyć pożywienie. Ta zwodnicza praktyka doprowadziła Chaucer do pisania„Pochlebcy to kapelani diabła, zawsze śpiewający Placebo”.
Chaucer nazwał także jedną z postaci w „Opowieści kupca”, Placebo. Bohaterem opowieści jest Januarie. Januarie był zamożnym starym rycerzem, który pragnął rekreacyjnego seksu z młodszą kobietą o imieniu May. Aby uzasadnić swoje pragnienie, rozważa małżeństwo z nią. Przed podjęciem decyzji konsultuje się z dwoma przyjaciółmi Placebo i Justiniusem.
Placebo pragnie zyskać przychylność rycerza i aprobuje plany Januarie dotyczące poślubienia May. Justyniusz jest ostrożniejszy, powołując się na Senekę i Katona, którzy głosili cnotę i ostrożność w wyborze żony.
Po wysłuchaniu ich obu, Januarie mówi Justiniusowi, że nie obchodzi go Seneca: poślubia May. Tu też pojawia się temat oszustwa, bo Januarie jest ślepy i nie przyłapuje May na zdradzie.
W XVIII wieku termin „placebo” przeniósł się do sfery medycznej, kiedy był używany do opisu lekarza. W swojej książce z 18 r. dr Pierce opisuje wizytę u swojej przyjaciółki, Pani, która była chora w łóżku. On znajduje "Dr. Placebo” siedząca przy jej łóżku.
Dr Placebo miał imponujące długie kręcone włosy, był modny i starannie przygotowywał swoje lekarstwo przy łóżku pacjenta. Kiedy dr Pierce pyta przyjaciela, jak sobie radzi, odpowiada: „Czysto i dobrze, mój stary przyjaciel Doktor właśnie leczył mnie kilkoma swoimi dobrymi kroplami”. Pierce wydaje się sugerować, że jakikolwiek pozytywny efekt dr Placebo był spowodowany jego wspaniałym zachowaniem przy łóżku, a nie rzeczywistą zawartością kropli.
W końcu słowo „placebo” zaczęło być używane do opisywania terapii. Szkocki położnik William Smellie (w 1752 r.) jest pierwszą znaną mi osobą używa terminu „placebo” do opisania leczenia. Pisał: „wygodnie będzie przepisać trochę niewinnego Placemusa, aby mogła zająć chwilę, aby oszukać czas i zadowolić swoją wyobraźnię”. („Placemus” to inna forma słowa „placebo”).
Placebo w badaniach klinicznych
Placebo po raz pierwszy zastosowano w próbach klinicznych w XVIII wieku do obalania tak zwanych znachorów. Co jest paradoksalne, ponieważ tak zwane kuracje „nie-szarlata” w tamtym czasie obejmowały upuszczanie krwi i karmienie pacjentów niestrawionym materiałem z jelit orientalnej kozy. Zostały one uznane za tak skuteczne, że nie były potrzebne żadne próby.
Najwcześniejszym znanym mi przykładem zastosowania kontroli placebo jest próba „traktorów Perkinsa”. Pod koniec XVIII wieku amerykański lekarz Elisha Perkins opracował dwa metalowe pręty, które, jak twierdził, odprowadzały z ciała to, co nazwał patogennym „elektrycznym” płynem.
Pierwszy patent medyczny wydany na mocy Konstytucji Stanów Zjednoczonych na swoje urządzenie otrzymał w 1796 roku. Ciągniki były bardzo popularne, a nawet Mówi się, że George Washington kupił zestaw.
Dotarli do Wielkiej Brytanii w 1799 r. i stali się popularni w Bath, które było już centrum uzdrowień z powodu swojego naturalne wody mineralne i związane z nimi uzdrowiska, które były używane od czasów rzymskich. Dr John Haygarth uważał jednak, że traktory to bzdury i zaproponował: przetestuj ich działanie w próbie. Aby to zrobić, Haygarth wykonał drewniane traktory, które zostały pomalowane tak, aby wyglądały identycznie jak metalowe traktory Perkinsa. Ale ponieważ były wykonane z drewna, nie mogły przewodzić prądu.
W serii dziesięciu pacjentów (pięciu leczonych prawdziwymi i pięciu fałszywymi traktorami) traktory „placebo” działały równie dobrze jak prawdziwe. Haygarth doszedł do wniosku, że traktory nie działają. Co ciekawe, badanie nie wykazało, że traktory nie przyniosły korzyści ludziom, a jedynie, że nie przyniosły korzyści za pomocą energii elektrycznej. Sam Haygarth przyznał, że fałszywe traktory działały bardzo dobrze. Przypisał to wierze.
Inne wczesne przykłady kontroli placebo testowały działanie tabletek homeopatycznych w porównaniu z pigułkami na chleb. Jedna z tych wczesnych prób wykazała, że nic nie robienie jest lepsze niż jedno i drugie homeopatia i medycyna alopatyczna (standardowa).
W połowie XX wieku próby kontrolowane placebo były na tyle rozpowszechnione, że Henry Knowles Beecher stworzył jeden z najwcześniejszych przykładów „przeglądu systematycznego”, który oszacował siłę działania placebo. Beecher służył w armii Stanów Zjednoczonych podczas II wojny światowej. Pracując na linii frontu w południowych Włoszech, zapasy morfiny kończyły się, a Beecher podobno zobaczył coś, co go zaskoczyło. Pielęgniarka przed operacją wstrzyknęła rannemu żołnierzowi słoną wodę zamiast morfiny. Żołnierz myślał, że to prawdziwa morfina i nie wydawał się odczuwać bólu.
Po wojnie Beecher dokonał przeglądu 15 kontrolowanych placebo prób leczenia bólu i wielu innych dolegliwości. W badaniach wzięło udział 1,082 uczestników i stwierdzono, że ogólnie 35% objawów pacjentów zostało złagodzonych przez samo placebo. W 1955 opublikował swoje studium w swoim słynnym artykule Potężne placebo.
W 1990s, badacze zakwestionowali szacunki Beechera, w oparciu o fakt, że osoby, które wyzdrowiały po przyjęciu placebo, mogły wyzdrowieć, nawet jeśli nie przyjmowały placebo. Mówiąc filozoficznie, prawdopodobnie błędny wniosek, że placebo spowodowało wyleczenie, nazywa się post hoc, ergo propter hoc (po, a więc z powodu) błędu.
Aby sprawdzić, czy placebo naprawdę poprawia stan ludzi, musimy porównać osoby, które przyjmują placebo, z osobami, które w ogóle nie stosują leczenia. Duńscy badacze medycyny Asbjørn Hróbjartsson i Peter Gøtzsche właśnie to zrobili. Przyjrzeli się próbom trójramiennym, które obejmowały aktywne leczenie, kontrolę placebo i grupy nieleczone. Następnie sprawdzili, czy placebo było lepsze niż nicnierobienie. Znaleźli niewielki efekt placebo, który, jak powiedzieli, mógł być artefaktem uprzedzeń. Doszli do wniosku, że „istnieje niewiele dowodów na to, że ogólnie placebo ma silne efekty kliniczne” i opublikowali swoje wyniki w artykule zatytułowanym Czy placebo jest bezsilne?, co kontrastowało bezpośrednio z tytułem pracy Beechera.
Jednak Hróbjartsson i Gøtzsche poprawili błąd Beechera, wprowadzając tylko własny. Obejmowały one wszystko, co oznaczono jako placebo w próbie na dowolny stan. Takie porównanie jabłek i pomarańczy nie jest zasadne. Gdybyśmy przyjrzeli się efektowi jakiegokolwiek leczenia w jakimkolwiek stanie i znaleźliśmy niewielki średni efekt, nie moglibyśmy stwierdzić, że leczenie nie jest skuteczne. ja ujawnił ten błąd w systematycznym przeglądzie, a teraz powszechnie przyjmuje się, że tak jak niektóre terapie są skuteczne na pewne rzeczy, ale nie na wszystko, niektóre placebo są skuteczne na pewne rzeczy – zwłaszcza na ból.
Operacja placebo
Ostatnio zastosowano próby chirurgiczne kontrolowane placebo. W prawdopodobnie najsłynniejszym z nich amerykański chirurg Bruce Moseley znalazł 180 pacjentów z tak silnym bólem kolana, że nawet najlepsze leki nie działały. Dał połowa z nich prawdziwa artroskopia, a druga połowa placebo artroskopia.
Pacjentom w grupie placebo artroskopii podano znieczulenie i wykonano małe nacięcie w kolanach, ale nie wykonano artroskopu, naprawy uszkodzonej chrząstki i oczyszczenia luźnych fragmentów kości.
Aby utrzymać pacjentów w niewiedzy, w jakiej grupie się znajdują, lekarze i pielęgniarki rozmawiali o prawdziwej procedurze, nawet jeśli wykonywali procedurę placebo.
Fałszywa operacja działała równie dobrze jak „prawdziwa” operacja. Przegląd ponad 50 kontrolowanych placebo badań chirurgicznych wykazał, że w ponad połowie badań operacja placebo była tak samo dobra jak prawdziwa operacja.
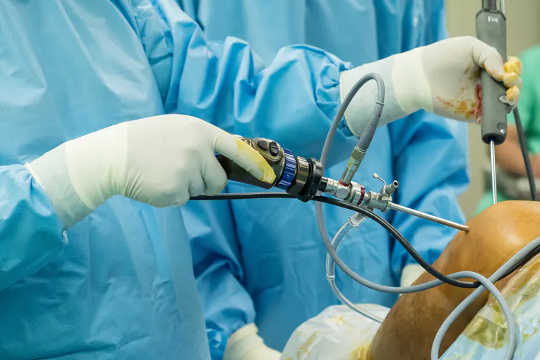
Operacja kolana placebo działa równie dobrze jak prawdziwa. Samrith Na Lumpoon/Shutterstock
Uczciwe placebo
Placebo może działać, nawet jeśli pacjent nie wierzy, że to „prawdziwe” leczenie.
W pierwszym ze znanych mi badań nad placebo (placebo, o którym pacjenci wiedzą, że są placebo), dwóch lekarzy z Baltimore o nazwiskach Lee Park i Uno Covi podał placebo w otwartej próbie 15 pacjentom neurotycznym. Zaprezentowali pacjentom pigułki placebo i powiedzieli: „Wielu osobom z twoim rodzajem choroby pomogły tak zwane pigułki cukrowe i uważamy, że tak zwana pigułka cukrowa może również pomóc tobie”.
Pacjenci przyjmowali placebo, a wielu z nich polepszyło się po placebo – mimo że wiedzieli, że to placebo. Jednak pacjenci byli neurotyczni i trochę paranoidalni, więc nie wierzyli lekarzom. Po tym, jak placebo poprawiło ich stan, myśleli, że lekarze skłamali i faktycznie podali im prawdziwy lek.
Ostatnio, kilka badań wyższej jakości potwierdza, że otwarte placebo może działać. Te „uczciwe” placebo mogą działać, ponieważ pacjenci mają warunkową reakcję na spotkanie z lekarzem. Tak jak ciało arachnofoba może zareagować negatywnie na pająka, nawet jeśli wie, że nie jest trujący, tak ktoś może zareagować pozytywnie na leczenie od lekarza, nawet jeśli wie, że lekarz podaje mu pigułkę z cukrem.
Historia uczenia się działania placebo
Wczesne badanie badające wewnętrzną farmakologię mechanizmów placebo to Jon Levine i Newton Gordon z 1978 roku. badanie 51 pacjentów którzy mieli usunięte zęby trzonowe. Wszystkich 51 pacjentów otrzymało środek przeciwbólowy zwany mepiwakainą do zabiegu chirurgicznego. Następnie, w trzy i cztery godziny po operacji, pacjentom podawano albo morfinę, placebo albo nalokson. Pacjenci nie wiedzieli, który otrzymali.
Nalokson jest antagonistą opioidowym, co oznacza, że powstrzymuje działanie leków takich jak morfina i endorfiny. Dosłownie blokuje receptory komórkowe, więc powstrzymuje morfinę (lub endorfiny) przed dokowaniem do tych receptorów. Jest stosowany w leczeniu przedawkowania morfiny.
Naukowcy odkryli, że nalokson blokował działanie przeciwbólowe placebo. To pokazuje, że placebo powoduje uwalnianie endorfin przeciwbólowych. Od tego czasu wiele eksperymentów potwierdziło te wyniki. Setki innych pokazały, że leczenie placebo wpływa na mózg i ciało na kilka sposobów.
Uważa się, że główne mechanizmy działania placebo to oczekiwanie i warunkowanie.
W obszernym badaniu opublikowanym w 1999 roku na temat mechanizmów warunkowania i oczekiwania, Martina Amanzio i Fabrizio Benedetti podzielił 229 uczestników na 12 grup. Grupy otrzymywały różne leki, były uwarunkowane na wiele sposobów i otrzymywały różne wiadomości (w celu wywołania wysokiego lub niskiego oczekiwania). Badanie wykazało, że efekty placebo były spowodowane zarówno oczekiwaniem, jak i warunkowaniem.
Pomimo postępu niektórzy badacze twierdzą – i zgadzam się – że jest coś tajemniczego w działaniu placebo. W komunikacji osobistej Dan Moerman, antropolog medyczny i etnobotanik, wyjaśnił to lepiej niż ja:
Wiemy od wszystkich ludzi z rezonansu magnetycznego, że dość łatwo jest zobaczyć, co dzieje się wewnątrz ciała migdałowatego, czy cokolwiek innego, co może być w to zaangażowane, ale co poruszyło ciało migdałowate, cóż, wymaga to trochę pracy.
Historia etyki placebo
Przyjęty pogląd w praktyce klinicznej jest taki, że placebo nie jest etyczne, ponieważ wymaga oszustwa. Pogląd ten nie wyjaśnia jeszcze w pełni dowodów na to, że nie potrzebujemy oszustwa, aby placebo zadziałało.
Historia etyki kontroli placebo jest bardziej złożona. Teraz, gdy mamy wiele skutecznych zabiegów, możemy porównywać nowe zabiegi ze sprawdzonymi terapiami. Dlaczego pacjent miałby zgodzić się na udział w badaniu porównującym nowe leczenie z placebo, skoro mógłby zapisać się do badania nowego leczenia w porównaniu ze sprawdzonym?
Lekarze biorący udział w takich badaniach mogą naruszać swój etyczny obowiązek pomagania i unikania krzywdy. Światowe Stowarzyszenie Medyczne początkowo zbanowany badania kontrolowane placebo, w których dostępna była sprawdzona terapia. Jednak w 2010 roku odwrócili to stanowisko i powiedzieli, że czasami potrzebujemy badań kontrolowanych placebo, nawet jeśli istnieje sprawdzona terapia. Twierdzili, że są ku temu „naukowe” powody.
Te tak zwane powody naukowe zostały przedstawione za pomocą niejasne (dla większości ludzi) pojęcia, takie jak „czułość testu” i „bezwzględna wielkość efektu”. W prostym języku sprowadzają się do dwóch (błędnych) twierdzeń:
-
Mówią, że możemy ufać tylko kontroli placebo. Tak było w przeszłości. Historycznie rzecz biorąc, metody leczenia, takie jak upuszczanie krwi i kokaina, były stosowane w leczeniu wielu dolegliwości, ale często były szkodliwe. Powiedzmy, że przeprowadziliśmy próbę porównującą upuszczanie krwi z kokainą pod kątem lęku i okazało się, że upuszczanie krwi jest lepsze niż kokaina. Nie mogliśmy wywnioskować, że upuszczanie krwi było skuteczne: mogło być gorsze niż placebo lub nic nie robienie. W tych historycznych przypadkach lepiej byłoby porównać te terapie z placebo. Ale teraz mamy skuteczne metody leczenia, które można wykorzystać jako punkty odniesienia. Więc jeśli pojawiłby się nowy lek do leczenia lęku, moglibyśmy porównać go z udowodnioną skutecznością leczenia. Gdyby nowa kuracja okazała się przynajmniej tak dobra jak stara, można by powiedzieć, że jest skuteczna.
-
Mówią, że tylko kontrola placebo zapewnia stałą linię bazową. Opiera się to na błędnym poglądzie, że leczenie placebo jest „obojętne” i dlatego ma stałe, niezmienne efekty. To też jest błędne. W systematycznym przeglądzie tabletek placebo w badaniach nad wrzodami, odpowiedź placebo wahała się od 0% (brak efektu) do 100% (całkowite wyleczenie).
Ponieważ argumenty przemawiające za badaniami kontrolowanymi placebo są kwestionowane, istnieje teraz ruch wzywający Światowe Stowarzyszenie Medyczne do zrobienia kolejny zawracanie, z powrotem do swojej pierwotnej pozycji.
Gdzie placebo?
Przez wieki słowo „placebo” było ściśle związane z oszustwem i podobaniem się ludziom. Ostatnie badania nad otwartymi placebo pokazują, że nie muszą one być zwodnicze, aby działać. W przeciwieństwie do tego, badania nad placebo pokazują, że nie są one obojętne ani niezmienne, a podstawa obecnego stanowiska Światowego Stowarzyszenia Medycznego została podważona. Najnowsza historia placebo wydaje się torować drogę większej liczbie terapii placebo w praktyce klinicznej i mniejszej liczbie w badaniach klinicznych.
O autorach
Jeremy Howick, dyrektor Oxford Empathy Programme, University of Oxford
Doceniam Bibliotekę Jamesa Linda, pisarstwo Teda Kaptchuka, Jeffreya Aronsona i mentoring Dana Moermana.
Artykuł został opublikowany ponownie Konwersacje na licencji Creative Commons. Przeczytać oryginalny artykuł.